БОЛЕЗНЬ ПЕДЖЕТА
 Болезнь Педжета [(деформирующий остоз; МКБ–10: М88
Болезнь Педжета [(деформирующий остоз; МКБ–10: М88 Болезнь Педжета (костей) (деформирующий остеит))] ― заболевание, характеризующееся выраженной патологической перестройкой (ремоделированием) кости, при этом первоначально увеличенная резорбция кости сменяется её усиленным дезорганизованным новообразованием, что приводит к формированию чрезмерно васкуляризированной, болезненной, склонной к переломам кости. В результате длительной беспрерывной перестройки в очаге поражения костная ткань приобретает специфическую мозаичную структуру.
Болезнь Педжета проявляется у больных в возрасте старше 40 лет. Заболеваемость варьирует в пределах 0,1–3% населения. У лиц моложе 40 лет частота заболеваемости не превышает 0,5%, у лиц старше 90 лет частота заболеваемости около 10%. Деформирующий остоз чаще встречается у мужчин. Поражение только одной кости (монооссальная форма), преимущественно большеберцовой, бедренной, или таза встречается редко, в 85% в процесс вовлекается множество костей (длинные кости, кости таза, черепа и позвоночника) ― полиоссальная форма. В основном поражаются кости, несущие наибольшую механическую нагрузку (поясничные и крестцовые позвонки, бедренная и большеберцовые кости и др.); характерны поражения костей крыши черепа; из лицевых костей чаще поражаются челюсти.
Этиология и патогенез. Наличие в ряде случаев семейного характера заболевания и его преобладание среди определённых этнических групп, дало основание высказать предположение о наследственном характере болезни. Возникновение заболевания может быть связано с медленной вирусной инфекцией, что подтверждается ультраструктурными исследованиями, показавшими наличие внутри ядер и цитоплазмы остеокластов и их предшественников включений, имеющих значительное сходство с нуклеокапсидами парамиксовирусов. Основные изменения при болезни Педжета обусловлены патологией остеокластов. В пользу диспластической природы заболевания свидетельствует афункциональный характер перестройки кости, локальность процесса, возникновение болезни в возрасте старше 40 лет, развитие в поражённых костях сарком.
Генетические аспекты. Дискутируется возможное участие 2 локусов.
-
1-ый локус (OMIM 167250, 6p21.3, ген PDB, R): картирование проведено на основе наличия связи c некоторыми аллелями HLA.
-
2-ой локус (OMIM *602080, 18q21-q22, ген PDB2, R) выявлен при анализе сцепления с маркёрами локуса гена FEO, ответственного за развитие остеолитической дисплазии ─ заболевания, клинически сходного с болезнью Педжета, но более тяжело протекающего и с ранним началом.
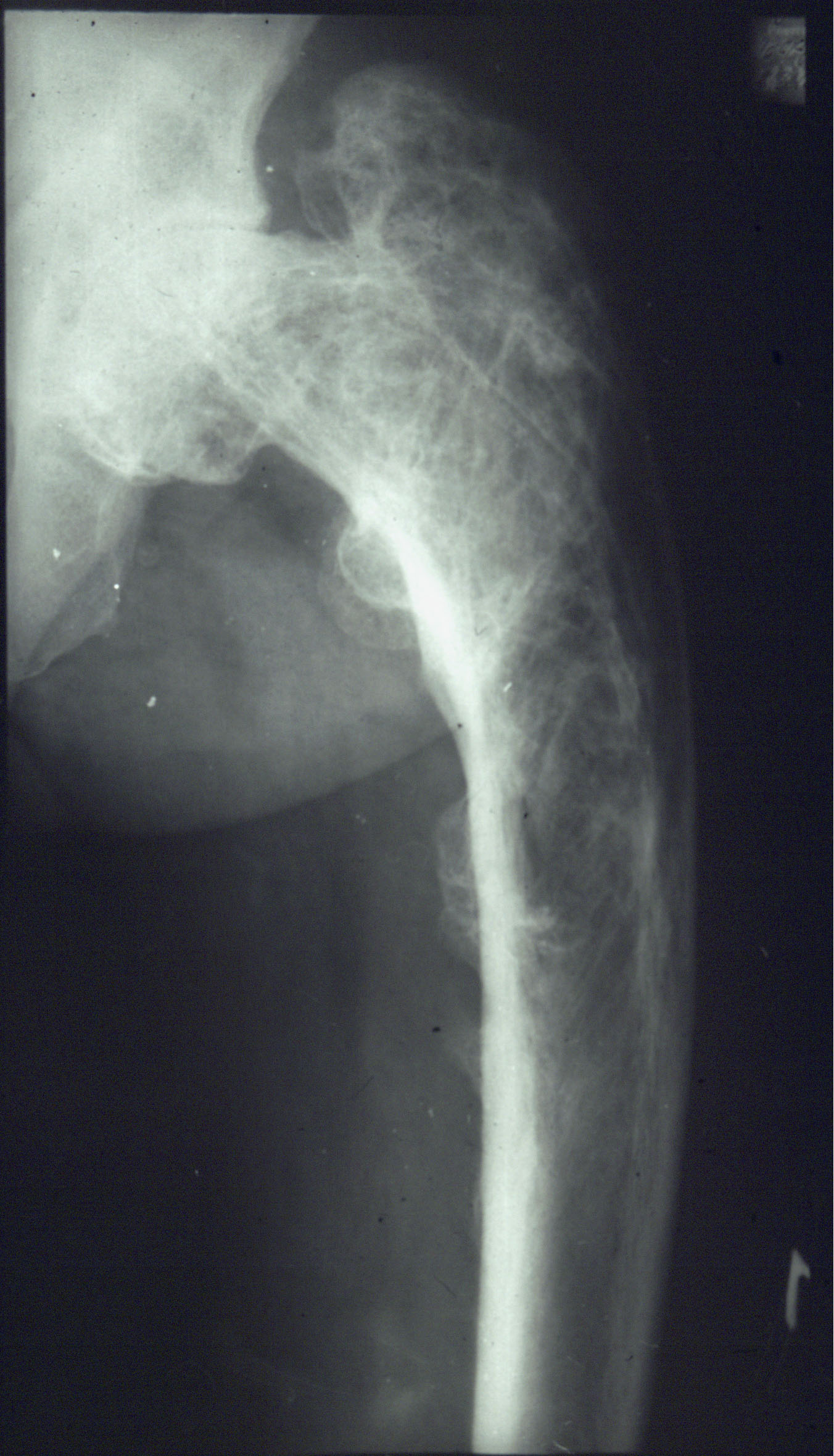
 Клиническая картина. Боли в костях и ближайших к ним суставах; появление
Клиническая картина. Боли в костях и ближайших к ним суставах; появление 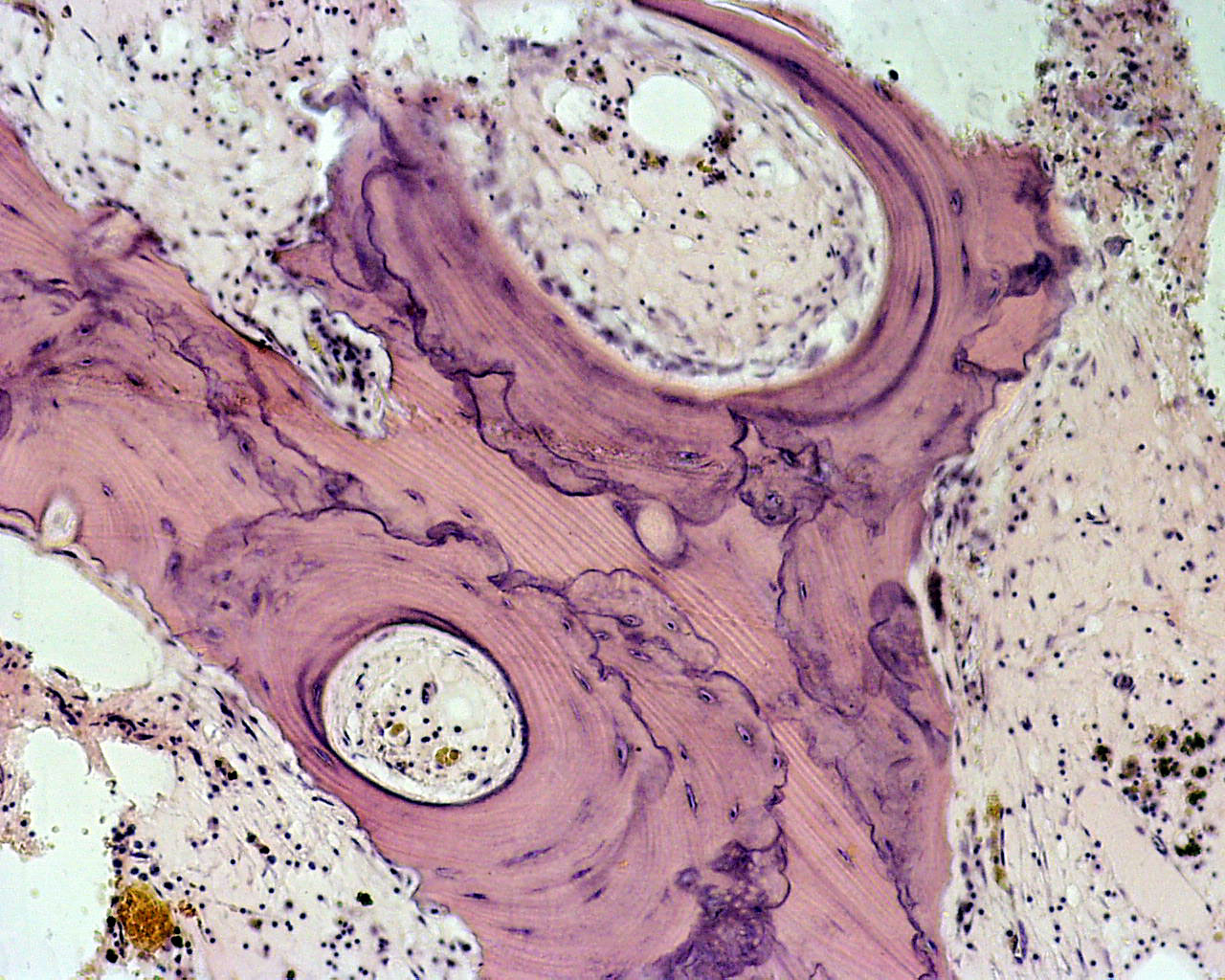 «утиной» походки; формированию coxa vara. Рентгенологическая картина зависит от стадии заболевания; склеротические рентгеноконтрастные тени чередуются с рентгенопрозрачными участками.
«утиной» походки; формированию coxa vara. Рентгенологическая картина зависит от стадии заболевания; склеротические рентгеноконтрастные тени чередуются с рентгенопрозрачными участками.
Патоморфология.
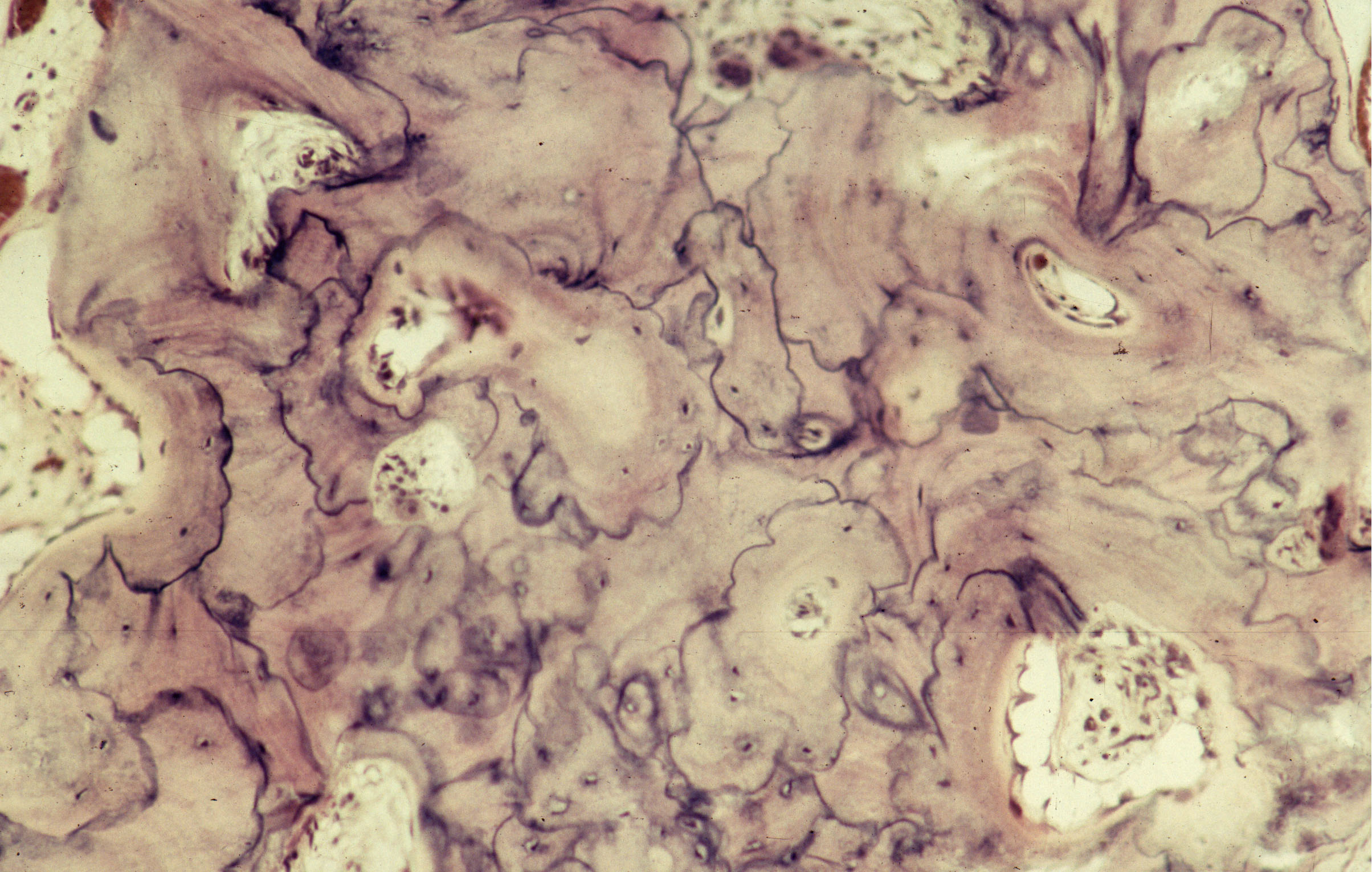 Течение заболевания подразделяют на 3 стадии: начальную остеолитическую, активную остеобластическую и заключительную неактивную.
Течение заболевания подразделяют на 3 стадии: начальную остеолитическую, активную остеобластическую и заключительную неактивную.
Макроскопически выявляют, что длинные кости (особенно бедренные и большеберцовые) деформированы, утолщены, с шероховатой поверхностью, могут быть искривлены, удлинены; на распиле поражённых длинных костей кортикальный слой полностью спонгизирован, костномозговой канал резко сужен или полностью облитерирован; поражённые кости легче соответствующих нормальных костей.
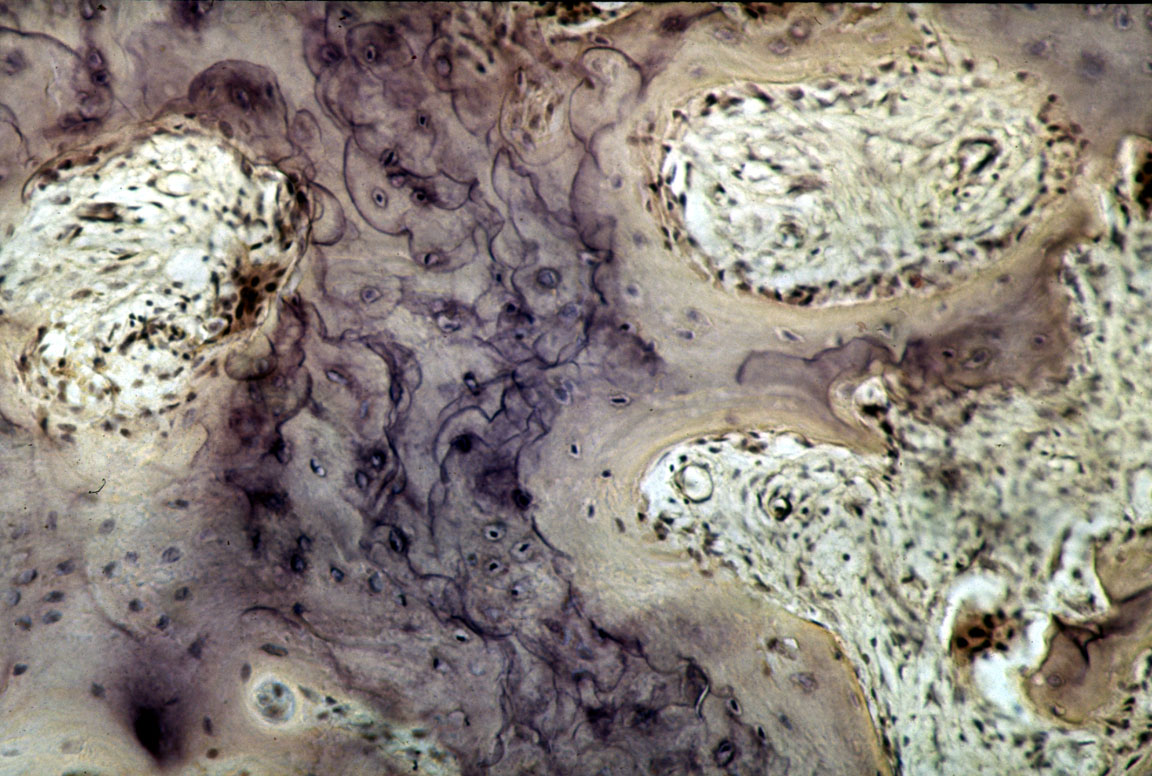
Микроскопия.
Остеолитическая стадия: многочисленные лакуны резорбции (заполненные остеокластами), лизис кортикальной пластинки и её рарефикация.
Остеобластическая стадия: нарушение архитектоники повреждённой кости (костные балки имеют самую различную конфигурацию), многочисленные, неправильно ориентированные линии склеивания (отличаются выраженной базофилией и увеличенной толщиной), формирующие мозаичные структуры (рис. 20-3.).
Заключительная стадия: редко обнаруживаются остеокласты, отсутствуют признаки отложения остеоида, фиброгистиоцитарная ткань замещается жировым костным мозгом.
При электронно-микроскопическом исследовании ядро и цитоплазма остеокластов содержат включения, имеющие сходство с нуклеокапсидами парамиксовирусов.
Лабораторные исследования. Повышение активности щелочной фосфатазы в сыворотке крови и уровня связанного оксипролина мочи.
Осложнения. Патологические переломы, хорошо срастающиеся, несмотря на пожилой возраст больных; гиперкальциемия - у иммобилизованных больных с переломами и у больных с выраженным деформирующим остозом; гиперкальциурия с образованием камней в почках; гиперурикемия и развитие подагры; развитие в одной или нескольких поражённых костях новообразований (около 1% всех случаев деформирующего остоза), чаще сарком (остеогенная саркома, фибросаркома, злокачественная фиброзная гистиоцитома и др.).
Исход вариабельный, зависит от стадии болезни и развития осложнений.
